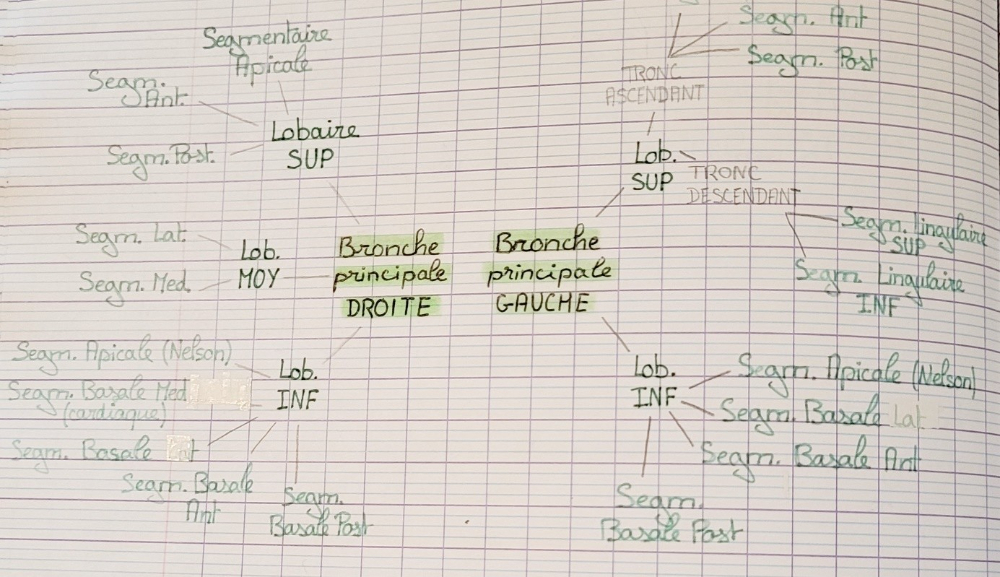
Anatomie : Trachée > 2 bronches principales > bronches lobaires > bronches segmentaires > bronchioles > alvéoles
Ventilation collatérale : Communication entre les alvéoles → protection contre les atélectasies (collapsus/affaissement des alvéoles dû à l’obstruction) et réduit l’asynchronisme ventilatoire → favorisée par les inspi lentes et les apnées télé-inspiratoires.
- Pores de Kohn : communication alvéolo-alvéolaire (finalisés à 6 ans).
- Canaux de Lambert : communication broncho-alvéolaire.
- Canaux de Martin : communication broncho-bronchique.
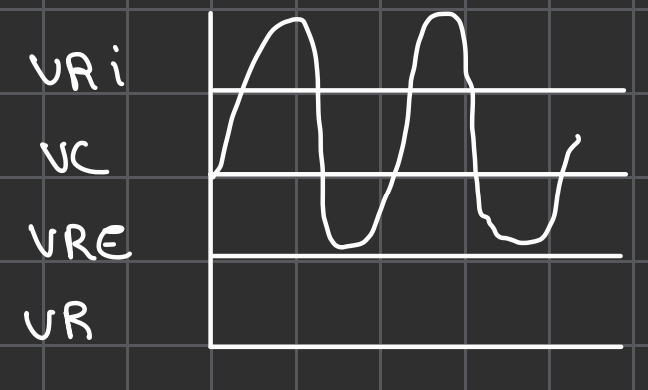
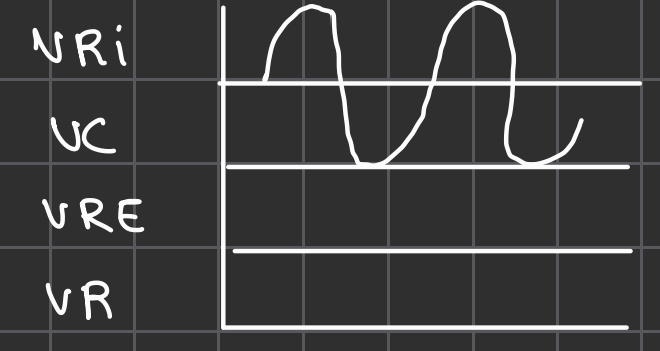
Volumes pulmonaires mobilisables :
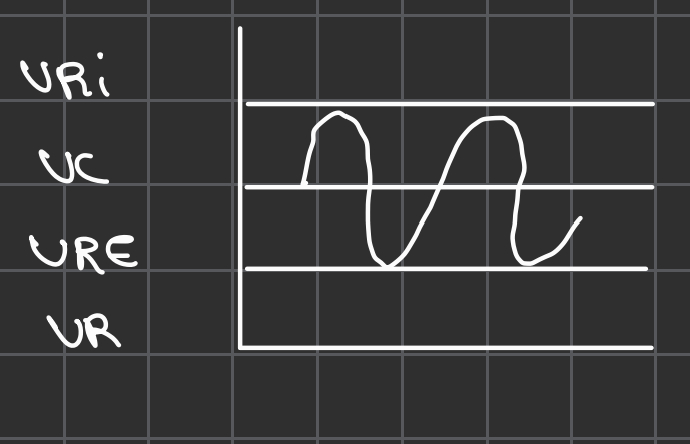
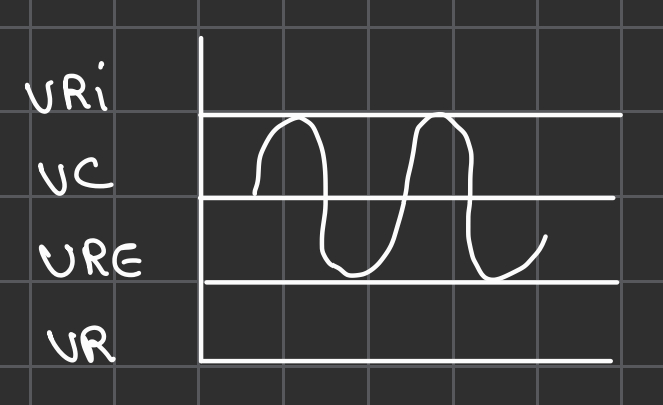
- VRI = Volume d'air qui entre dans les poumons lors d’une inspi forcée. 60% de la CV = 3100mL
- VC= volume d’air suffisant pour oxygéner le corps. 15% de la CV = 500mL
- VRE = Volume d’air qui sort des poumons lors d’une expi forcée. 25% de la CV = 1200mL
Volumes pulmonaires non mobilisables :
- VR = volume d’air qui reste dans les poumons même après une expiration forcée. 20% de la CPT = 1200mL
- CPT = Volume d’air max que contienne les poumons après inspi forcée (si augmentation → troubles obstructifs et si diminution → troubles restrictifs). C’est l’ensemble des volumes pulmonaires mobilisables et non mobilisables = 6000mL
- CV = Volume d'air max qui peut être expulsé des poumons après une inspiration normale. C’est l’ensemble des volumes pulmonaires mobilisables = 4800mL
- Capacité Résiduelle Fonctionnelle = Volume d’air restant dans les poumons après une expiration normale (si augmentation → troubles obstructifs). VR + VRE = 2400mL
Zone 1 (sommet du poumon) :
- Pression alvéolaire > Pression sanguine (artérielle > veineuse)
- Espace mort = bronches très gonflées compriment les capillaires → Bien ventilée mais peu perfusée (ventilation / Perfusion = rapport élevé).
Zone 2 (milieu du poumon)
- Pression artérielle > Pression alvéolaire > Pression veineuse
- Perfusion intermittente selon les cycles respiratoires
Zone 3 (base du poumon)
- Pression capillaire (artérielle > veineuse) > Pression alvéolaire
- Alvéoles peu gonflées → capillaires bien perfusés
- Équilibre ventilation/perfusion optimal (V/Q ≈ 1) = effet shunt
Zone 4 (très basse zone)
- Alvéoles encore moins distendues à cause du poids du poumon
- Moins bien ventilée, mais perfusée → V/Q < 1 (~0,8) = shunt vrai
- Hypoxie locale possible → vasoconstriction pour réguler (risque d'atélectasie)
Remarques générales :
- En DL, les différences entre les zones diminuent → le poumon supra-latéral est en hyperinflation et le poumon infra-latéral est en déflation (comprimé mais mieux ventilé et perfusé) → favorise le désencombrement. Le diaphragme y travaille mieux → facilite l’expiration.
- En effort, ventilation et perfusion augmentent et se redistribuent mieux
Elle consiste à écouter et à interpréter les bruits respiratoires normaux et anormaux à l'aide d'un stéthoscope. Ses intérêts sont :
- Compléter le BDK -> c'est une aide au diagnostic.
- Evaluer l'efficacité d'une technique et l'évolution du patient.
- Aider le MK a choisir une techniques de respi.
Ses principes : bilatéral, symétrique, comparatif antéro-postérieur, sur peau nue, nez désobstrué au préalable, respiration bouche ouverte, environnement silencieux.
Analyse des sons : fréquence (aigue/grave), intensité du bruit et sa localisation dans la phase respiratoire.
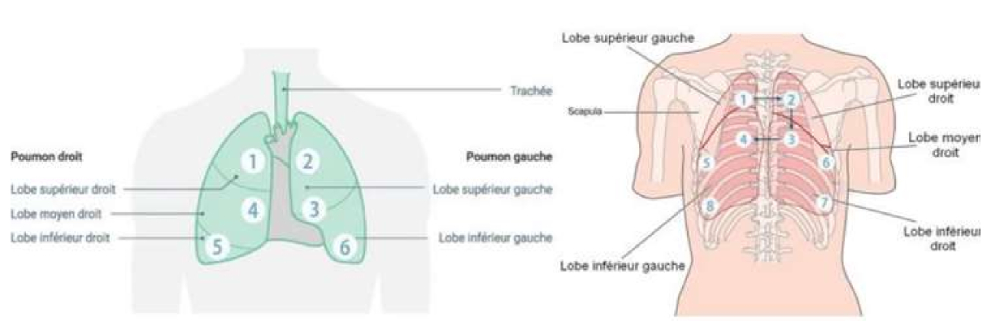
Sites d'auscultation pulmonaire
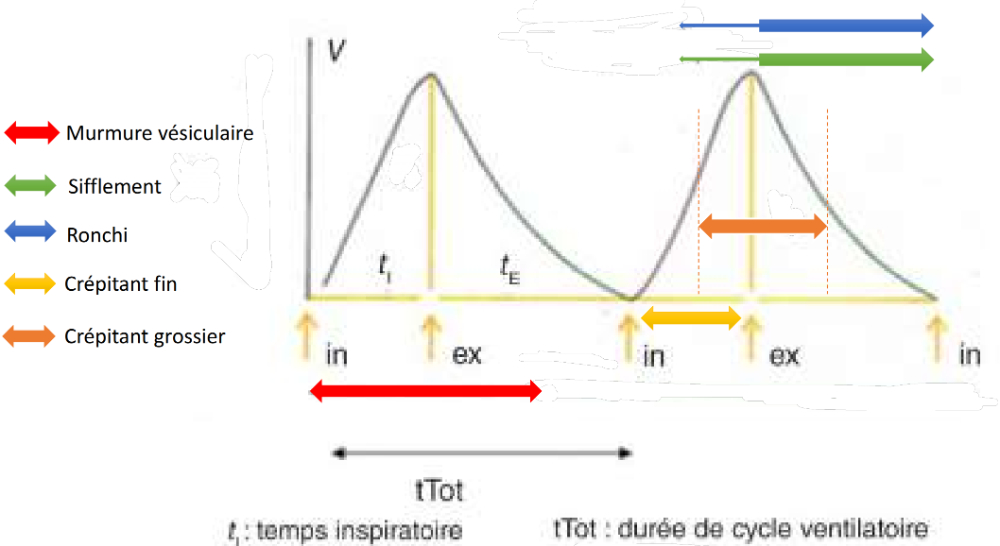
Murmure vésiculaire : mouvement de l'air dans l'arbre respiratoire
Fréquence : basse, son doux
Intensité : faible
Localisation : inspi et début d'expi
Bruit trachéal : turbulence de l'air dans les VAS
Fréquence : variable selon le débit aérien
Intensité : très intense, son rude
Localisation : inspi ++ et expo
Diminution du MV : hypoventilation
Abolition du MV : silence auscultatoire -> présence de liquide ou de cellules.
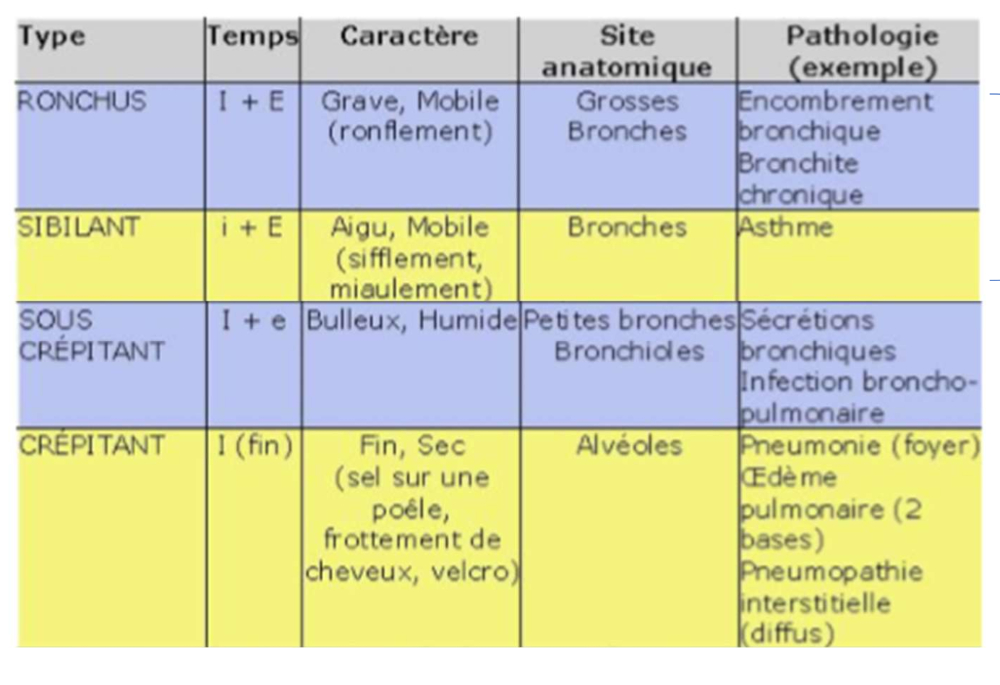
Sibilants aigus : obstruction/sécrétions dans les bronches, bronchioles ou alvéoles (ex : BPCO). Pas modifié à la toux.
Fréquence : élevée
Intensité : variable, son continu
Localisation : expi, parfois inspi
Ronchis : obstruction dans les bronches (ex : BPCO, asthme). Modifié par la toux.
Fréquence : basse, grave
Intensité : variable, son long et continu
Localisation : expi
Crépitants fins : encombrement dans les alvéoles. Pas modifié par la toux mais par le changement de positions.
Fréquence : haute, élevée
Intensité : élevée, son explosif
Localisation : inspi
Crépitants grossiers : encombrements dans les bronchioles. Modifié par la toux.
Fréquence : faible, son grave
Intensité : élevée, son explosif
Localisation : milieu d'inspi, parfois expi
Crépitants en début d'inspi : obstruction sévère des bronches proximales. Équivaut à un stade 4 de BPCO. Pas de mobilité des sécrétions.
Frottement pleural : bruit de la friction entre les deux feuillets de la plèvre en l'absence de lubrification (inflammation, néoplasie).
Fréquence : plus faible que les crépitants.
Intensité : variable, discrète ou intense.
Localisation : fin d'inspi et début d'expi
Stridor : obstruction extra-thoracique à l'inpi, obstruction intra-thoracique à l'expi et obstruction fixe à l'inspi+expi.
Fréquence : élevée
Intensité : élevée, audible à l'oreille nue
Localisation : inspi et expi
Objectif : faire avancer les sécrétions des zones non tussigènes vers les zones tussigènes (la toux fonctionne que dans les 6-7 premières générations).
Le transport muco-ciliaire (battement des cils) remonte les sécrétions des 18-19ème génération vers la trachée.
Rôle dans l'éducation thérapeutique → à faire seul chez soi.
- Patient demi-assis → expiration buccale douce en rentrant le ventre > inspiration par le nez en bombant le ventre.
- MK : 1 main sur la paroi abdominale (incitative) + 1 main sur la cage thoracique supérieure (s’assure qu’il n’y a pas de respiration paradoxale).
Indications : Baisse de la fréquence respiratoire et Augmentation du VC.
Contre-indications : Ventilation paradoxale et Désaturation.
Techniques de désencombrement des alvéoles → auscultation sibilants et crépitants fins.
- Patient en DL en position antéro ou postéro-basale → poumon en supra-latéral (hyperinflation du poumon)
- Inspi lente et profonde (VRI) > pause télé-inspiratoire (ventilation collatérale) > expi passive.
- MK : 2 mains sur le côté supra-latéral du thorax qui écartent pour accompagner le mouvement à l’inspiration.
Indications : Pathologies restrictives → atélectasies post-opératoires et pneumopathies
Contre-indications :
- Difficultés/douleurs après atteintes pleurales,
- Bronchospasmes,
- Hyperréactivité bronchique,
- Pneumectomie,
- Trachéotomie,
- Manque de coopération,
- Troubles neuro-musculaires (ne respire pas de grands volumes).
Remarque générale :
- Le but de l'inspiration forcée est d'augmenter la pression élastique du poumon (dépression des muscles) pour faciliter l'expiration et l'expectoration. Le débit lors de l'inspi doit être faible pour éviter d'avoir un flux turbulent.
Techniques de désencombrement des bronchioles pour les pathologies obstructives → auscultation sibilants et gros crépitants.
- Patient allongé ou demi-assis
- Expiration lente et profonde (VRE) > Inspiration normale.
- MK : 1 main sur les côtes supérieures + 1 main sur le ventre.
Techniques de désencombrement des bronchioles → auscultation sibilants et gros crépitants.
- Patient en DL → poumon en infra-latéral (déflation → comprimé mais mieux ventilé et perfusé)
- Expi lente (jusqu’au VR) > inspiration normale mais limitée par le MK.
- MK : 1 main en contre-appui en latéro-costal et 1 main empaume l’hémi-abdomen infra-latéral et fait une pression lente dirigée vers l’épaule droite et 1 main en contre-appui en latéro-costal (accompagne les mouvements expiratoires + limitent le retour en position inspiratoire pour tendre vers le VR).
Indications : Pathologies obstructives → dyskinésies trachéo-bronchiques (risque de collapsus à l'expi rapide) et broncho-réactivité.
Remarque générale :
- L'expi lente diminue le risque de collapsus contrairement à l'expi rapide. Si le patient expire les lèvres pincées, il déplace le point d'égal pression entre la pression intra-bronchique et la pression de l'air environnant en proximal et créé une PEP (pression expiratoire positive) → risque de collapsus diminué.
Techniques de désencombrement des bronchioles pour les enfants → auscultation sibilants et gros crépitants.
- Nourrisson demi-assis
- Expiration glotte ouverte (jusqu’au VR) > Inspiration normale mais limitée par le MK.
- MK : 1 main sur le thorax + 1 main sur l’abdomen (accompagne les mouvements expiratoires et limitent le retour en position inspiratoire pour tendre vers le VR).
Indications :
- Pathologies obstructives
- Encombrements bronchiques du nourrisson de – de 24 mois (bronchiolites).
- Utilisable jusqu’à 8/10 ans sinon ELTGOL.
Contre-indications :
- Atrésie de l’œsophage
- Malformations cardiaques
- Atteinte neurologique
- Troubles liés au développement
- Tumeurs abdominales
- Syndromes abdominaux non-identifiés (RGO)
Techniques de désencombrement des bronches pour les pathologies obstructives → auscultation sibilants et ronchis.
- Patient demi-assis
- Inspiration normale > Expiration brutale par la bouche ouverte
- MK : 1 main sur le thorax + 1 main sur l’abdomen (appuie brusquement à l'expi).
Techniques de désencombrement des bronches → auscultation sibilants et ronchis.
- Patient demi-assis
- Inspiration normale > 2 expirations brutales par la bouche ouverte à la suite (VRE).
- MK : 1 main sur le thorax + 1 main sur l’abdomen (appuie brusquement aux 2 expi).
Indications :
- Pathologies obstructives
- Encombrements des bronches.
- Augmentation de l’efficacité de la toux.
Contre-indications :
- Fragilité osseuse : ostéoporose ou maladie des os de verre
- Hémoptysie
- Dyskinésie trachéo-bronchique
- Trachéomalacie
- Patients en SDRA
- Pathologies cardiaques
- Pathologies viscérales ou RGO
Risques :
- Hypoxémie
- Collapsus bronchique
- Fatigue
Techniques de désencombrement des bronches après avoir rassemblé les sécrétions → auscultation sibilants et ronchis.
3 types de Toux :
1. Toux dirigée :
- Inspiration profonde sollicitant le recul élastique du poumon,
- Fermeture de la glotte en avalant sa salive,
- Contraction des muscles expirateurs (augmentation de la pression intra-bronchique),
- Ouverture soudaine de la glotte : expulsion à grande vitesse de l’air intra-pulmonaire.
2. Toux spontanée : déglutir lorsque le patient a envie de tousser → énergivore.
3. Toux provoquée : stimuler la trachée en raison de la présence de récepteurs sensibles → patient peu coopérant ou difficulté à tousser volontairement.
Indications :
- Pathologies obstructives
- Encombrements bronchiques proximaux.
Contre-indications :
- Toux dirigée : instabilité de la paroi bronchique, maladies neuro-musculaires,
- Toux provoquée : affection laryngée, trachéomalacie.
Techniques de désencombrement pour les pathologies obstructives.
- Patient demi-assis/ assis penché en avant
Répétition cyclique de 3 phases :
- Respiration contrôlée (ou VDAD): volume courant nasal (3-5 cycles) → VC.
- Expansions thoraciques : Inspirations profondes > apnée télé-inspiratoire > expirations normales → VRI (3-5 cycles) → Mains du MK en costale supérieure, inférieure unilatéral ou bilatéral.
- Expiration forcée : expiration rapide avec glotte ouverte (FET, AFE rapide ou Toux sauf si risque de collapsus → long et petit soupir PEP ) → VRE.
Répéter les 2 premières étapes plusieurs fois avant de faire la 3ème, une fois que le sécrétions sont bien mobilisées. Durée supérieure à 10 minutes et n’atteint pas le VR.
Indications :
- Pathologies obstructives
- Instabilité de la paroi bronchique
- Hypersécrétions bronchiques
- Hyperréactivité bronchique
Contre-indications :
- Pneumothorax non drainé
- Douleurs
- Troubles de la compréhension ou non collaboration
- Patients ne pouvant pas développer un débit expiratoire important
- Patients ne pouvant pas avoir d’inspiration spontanée
- Hémoptysie
- Fragilité osseuse : factures costales instables, ostéoporose ou maladie des os de verre
- Angor instable ou arythmie cardiaque.
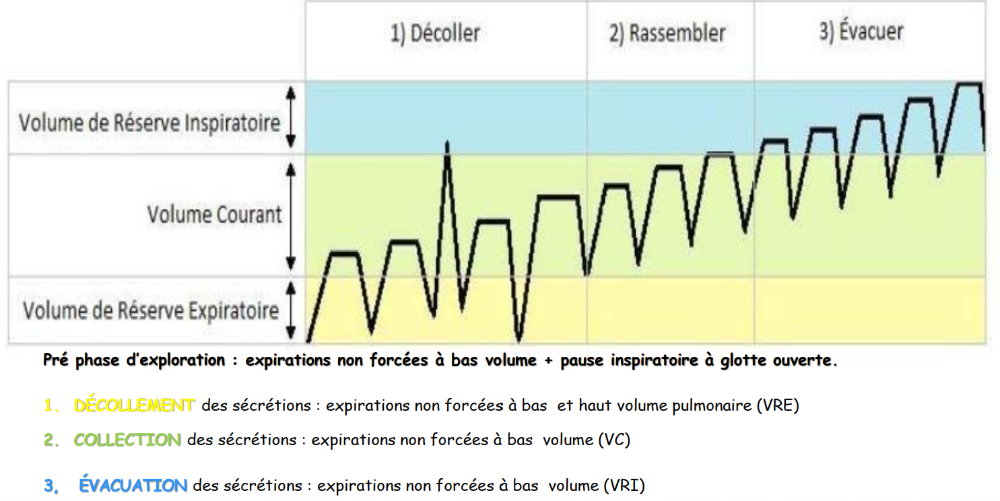
Techniques de désencombrement qui optimise le flux expiratoire pour mobiliser et éliminer les sécrétions bronchiques en évitant le bronchospasmes et la toux intempestive.
Au préalable : désobstruer le nez, patient demi-assis, mains du MK sur les côtes en unilatéral ou bilatéral.
- Décoller : à répéter plusieurs fois
- Inspiration normale par le nez (VC)
- Pause télé-inspiratoire (ventilation collatérale)
- Forte expiration lente et profonde par la bouche (VRE)
Possible réflexe d'inspiration (Hering Breurer) ou réflexe d'expiration
2. Rassembler : à répéter plusieurs fois
- Inspiration normale par le nez (VC)
- Pause télé-inspiratoire
- Expiration normale (VC)
3. Évacuer : à répéter plusieurs fois
- Forte inspiration profonde par le nez (VRI)
- Pause télé-inspiratoire
- Expiration normale (VC)
Eviter une toux intempestive à la fin.
Indications :
- pathologies obstructives,
- instabilité bronchique,
- hyperréactivité bronchique,
- hypersécrétants (mucoviscidose).
Contre-indications :
- Manque de coopération et mauvaise observance
- Patient de - de 8 ans
- PEP : matériels qui préparent aux techniques de désencombrement bronchique → augmentent la pression intrabronchique → déplacement du point d'égal pression entre cette pression et celle de l'air en proximal → risque de collapsus diminué.
- Spirométrie incitative :
- Voldyne : technique d'entraînement inspiratoire liée au volume, avec l'utilisation d'un rétrocontrôle visuel.
- Triflow : technique d'entraînement inspiratoire ou expiratoire (tenu à l'envers) liée au débit, avec l'utilisation d'un rétrocontrôle visuel.
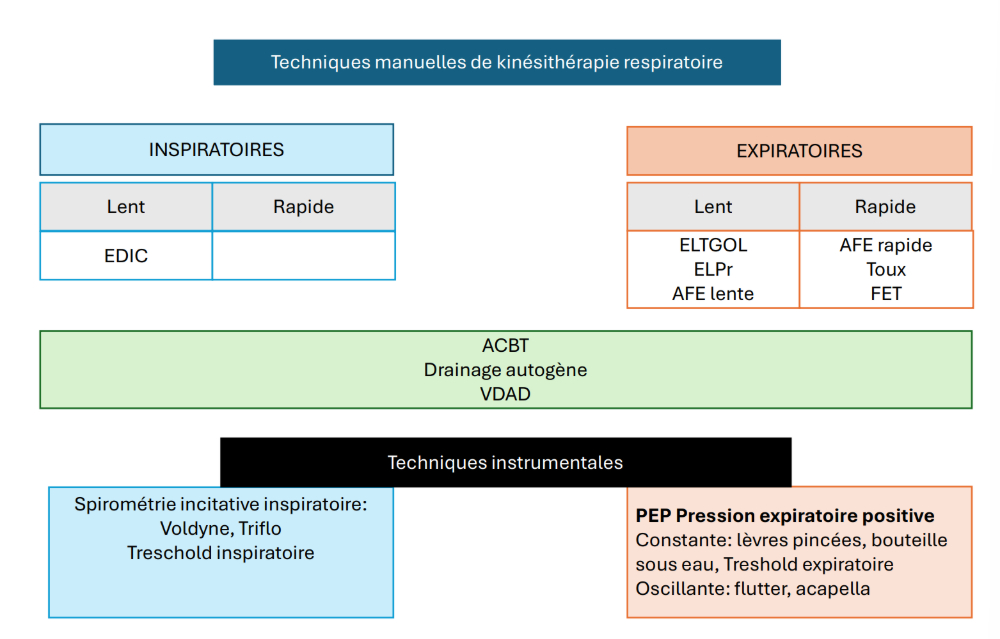
Techniques de désencombrements