Plaie = interruption du revêtement cutané
-> 2 types :
- plaie aiguë : guérison souhaitée en - de 4 semaines
ex : suite à une blessure, intervention chirurgicale
- plaie chronique : plaie aiguë dont la cicatrisation n'est pas obtenue au bout de 4 à 6 semaines
ex : escarre, pied diabétique, ulcère de la jambe
Grands principes de prise en charge
- prise en compte globale du patient - retrouver l'origine de la plaie
- gestion de l'humidité
- détersion
- usage raisonné des antiseptiques
Types de plaie
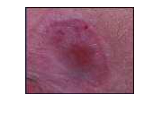
- plaie sèche : plaie dont les cellules sont sèches = mortes, due :
-à l'utilisation d'un pansement trop absorbant,
-parce que la plaie se trouve sur une zone d'ischémie
- plaie exsudative : plaie qui coule, due :
-à une surinfection bactérienne
-à un oedème
-un écoulement physiologique de la zone
- plaie cavitaire : plaie profonde qui présente une cavité visible ou non, due :
-à une atteinte des tissus profonds
-un ralentissement de la circulation sanguine dans la zone profonde = ischémie
-accident de la voie publique qui entraîne des plaies internes
-plaie infectée qui se creuse dans les tissus profonds
-plaie de chirurgie qui ne se referme pas
- plaie infectée : plaie avec une charge bactérienne trop importante, qui empêche le microbiote naturel d'être assez performant pour lutter
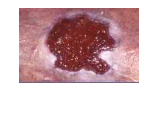
- plaie hémorragique : plaie qui saigne, qui ne s'arrête pas spontanément, liée :
-à l'état physiologique du patient et à de la prise d'anti-coagulants
- plaie atone : plaie qui n'évolue ni en bien ni en mal, liée :
-à une plaie mal oxygénée
-à une plaie sèche
-à un manque de protéines dans l'alimentation
Les différents stades de la cicatrisation
Cicatrisation = phénomène complexe, propre à chaque organisme
-> mécanisme mettant en jeu plusieurs facteurs
-> capacité à se régénérer de la plaie soumise à de nombreuses contraintes
2 types de cicatrisation :
- cicatrisation primaire : mettre bord à bord les 2 berges de la plaie
-> dans la plaie aiguë
- cicatrisation secondaire ou dirigée : intervient en cas d'échec de la cicatrisation primaire ou quand terrain et/ou ATCD patient ne permettent pas de réaliser la primaire
-> dans les plaies chroniques
Stades de la cicatrisation
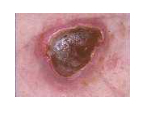
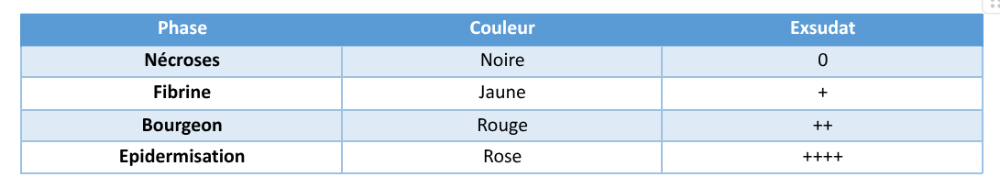
Nécrose :
- structure noire, tissu dur et mort
- zone sèche = obstacle à la cicatrisation
-> effectuer une détersion mécanique, afin d'enlever la zone morte pour permettre de déclencher le processus de cicatrisation
Fibrine :
- protéine fibreuse issue de l'activation du fibrinogène par la thrombine lors de la coagulation
- sa présence en excès retarde la cicatrisation et augmente le risque d'infection
-> élimination par détersion
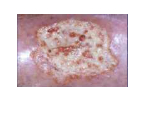
Bourgeonnement
- signe de reprise de la cicatrisation
- bourgeons en grains de framboise
- reconstitution du derme et de l'épiderme avec plaques rouges de repousses de la peau
L'épidermisation
= reconstitution de la barrière cutanée
Infection
- quand suspicion d'infection profonde, prélèvement possible
Principes d'une bonne cicatrisation
-apport d'eau pour une plaie sèche
-éviter l'excès à l'origine d'une macération
-> stimulation des fibroblastes et des kératinocytes en milieu chaud et humide : favorise multiplication cellulaire
-> avec un pansement absorbant (qui permet de maintenir l'humidité) = vitesse de cicatrisation multipliée par 2 contre un pansement sec
- Respecter écosystème bactérien
-présence de germes dans une plaie n'est pas forcément un signe d'infection
-> pas d'utilisation systématique d'antibactérien sauf si déséquilibre
-limiter l'usage de ATB par voie locale car risque de résistance -> préférer voie orale