= incapacité du coeur à fournir un débit adapté aux besoins de l'organismes
- maladie évolutive
- maladie fréquente, potentiellement sévère
- fort retentissement sur la qualité de vie
- plus de 50% des sujets atteints d'une IC sévère décèdent dans l'année
Symptômes :
- fatigue
- essoufflement
- accumulation de liquide dans les jambes mais aussi dans les poumons voir le coeur -> oedèmes
- incapacité à faire des activités qui nécessitent un effort
- chez les PA : somnolence, confusion, désorientation
-> hypertrophie du coeur, congestion de la poitrine
-> maladie chronique : pas de guérison
Prise en charge :
-> non médicamenteuse :
- limiter la consommation de sel
- restriction hydrique à 1,5L/j -> en cas de symptômes sévères
- activité physique régulière
-> signes d'aggravation :
- fatigue anormale à l'effort
- essoufflement croissant
- gonflement des pieds et des chevilles
- prise de poids rapide
Conséquences :
-> diminution de la perfusion des organes
- activation du système sympathique = noradrénaline -> augmentation de la vasoconstriction
- activation du système rénine-angiotensine-aldostérone -> augmentation de la rétention hydrosodée
- remodelage cardiaque et vasculaire
-> compensation du cœur qui augmente le travail du cœur = néfaste à long terme
Objectifs du traitement :
- ralentir la progression de la maladie
- améliorer la qualité de vie : fatigue, essoufflement, oedèmes
- prévenir la décompensation cardiaque aiguë = urgence vitale
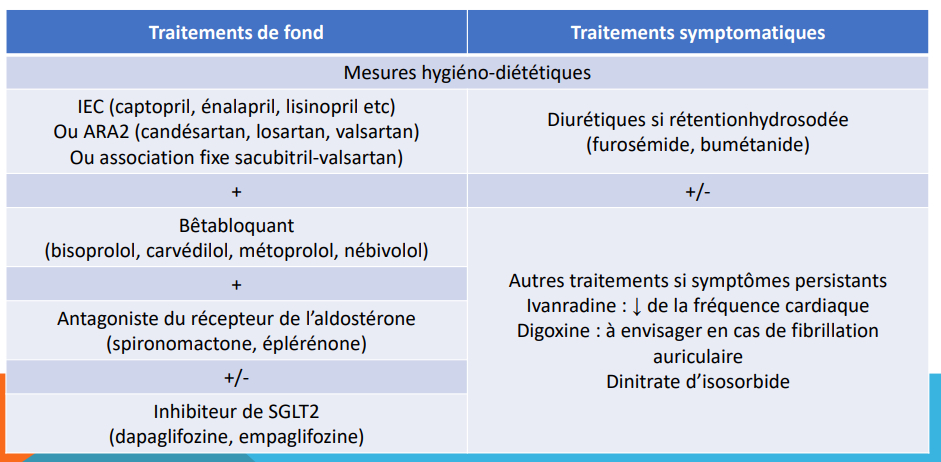
4 classes médicamenteuses :
-> antagonistes des récepteurs aux minéralocorticoïdes
- inhibiteurs du système rénine-angiotensine
-> IEC, ARAII
- les bêtabloquants
- les inhibiteurs du transporteur sodium-glucose ou gliflozines
Diminution de la rétention hydrosodée :
-> diminution de la réabsorption rénale du Na+ (si on réabsorbe du Na+ on réabsorbe de l'eau)
-> aident les reins à éliminer l'eau = augmentation du débit urinaire = réduit le volume sanguin
ex : Furosémide - LASILIX, bumétanide - BURINEX
-> CI :
- déplétions électrolytiques sévères, anuries persistantes
- grossesse : ne pas utiliser
- allaitement : ne pas utiliser
-> EI :
- déséquilibres électrolytiques = hypokaliémie, hyponatrémie, hypochlorémie
- hypotension et vertiges
-> utilisé si surcharge hydrosodée (oedème) - état congestif pulmonaire ou oedème périphérque = améliorent rapidement la dyspnée, tolérance à l'effort et qualité de vie
- diurétiques thiazidiques = hydrochlorothiazide
-> effets moins puissants et peuvent réduire la tension artérielle
ex : Esidrex
-> CI :
- anurie
- insuffisance rénale sévère
- grossesse : pas utilisé
- allaitement : pas recommandé - inhibe la lactation
-> EI :
- déséquilibres électrolytiques = hyperuricémie, hypokaliémie, hypomagnésémie, hyponatrémie
- hypotension et vertiges
-> dans les formes modérées
-> attention perte de potassium dans les urines = hypokaliémie
-> soif : association avec un diurétique d'épargne potassique
- antagoniste de l'aldostérone qui peut prolonger l'espérance de vie en cas d'IC
- antagoniste du récepteur de l'aldostérone
-> diurétiques épargneurs de potassium
-> bloquent l'effet de l'aldostérone
-> antagonistes du récepteur de l'aldostérone = anti-aldostérone
- spironolactone et eplérénone
-> anti-aldostérone apparentés
-> EI :
- hyperkaliémie
- insuffisance rénale
- gynécomastie
- inhbiteurs du SGLT2 ou gliflozine
FORXIGA
-> empêchent la réabsorption du glucose et du sodium
-> diminution de la rétention hydrosodée
-> réduction de la réabsorption d'eau
-> CI :
- éviter au cours de la grossesse
-> EI :
- hypoglycémie
- infections urinaires
- déplétion volémique
Diminution du travail du coeur et de sa consommation en oxygène
ex : carvédilol, métoprolol, bisoprolol, nébivolol
-> bloquent l'activation sympathique
-> réduisent la charge de travail du coeur
-> réduisent la FC et la PA
-> CI :
- asthme
- bradycardie
- hypotension symptomatique
-> EI :
- vertiges
- bronchoconstriction
- bradycardie
- hypotension symptomatique
-> instauration du ttt : réservée aux cardiologues et aux médecins internistes
-> posologie initiale doit être augmentée progressivement
Vasodilatation
- Inhibiteurs de l'enzyme de conversion (IEC)
-> diminution
- du SRAA + de la production d'angiotensine
- du tonus musculaire
- du remedolage cardiaque et vasculaire
- travail du coeur
-> médecin traitant, en lien avec le cardiologue
-> surveillance : PA, kaliémie, créatininémie
-> EI :
- toux
- hypotension
- insuffisance rénale
- hyperkaliémie
-> peuvent entraîner plus rarement un angioedème bradykinique
-> ttt mis en place à dose faible, le soir
- patient allongé afin de limiter les risques d'hypotension
-> dose augmentée progressivement jusqu'à la dose max tolérée
-> prendre l'IEC comme prescrit
-Conseils :
- si une dose manquez la prendre quand on s'en souvient
- ne pas prendre 2 doses supplémentaires pour compenser
- pas d'AINS
- antagonistes des récepteurs à l'angiotensine II (ARAII)
-> si intolérance aux IEC ou CI
ex : CANDESARTAN, LOSARTAN, VALSARTAN
-> CI :
- insuffisance hépatique sévère, cirrhose biliaire
- 2e et 3e trimestres de la grossesse et déconseillés pendant le 1er trimestre -> arrêt du ttt pendant la grossesse
-> EI :
- hypotension
- insuffisance rénale
- hyperkialiémie rénale
-Conseils :
- prise régulières des sartans
- attention aux décongestionnants contre la toux et rhume peuvent faire augmenter la PA
- ibuprofène peuvent faire augmenter la PA
- augmenter le taux de potassium
- association fixe sacubitril-valsartan
-> les NPS entraînent :
- une vasodilatation
- natriurèse
- diurèse
-> EI :
-> CI : ttt avec les IEC
-> diminue la FC
-> indiqué si les bêtabloquants sont CI ou mal tolérés
-> EI :
- fibrillation auriculaire
- HTA
- bradycardie
- allongement de l'espace QT
-> jus de pamplemousse majore l'effet
-> indiqués à tous les stades de l'IC
-> ralentie la fréquence ventriculaire si elle est rapide
-> CI :
- bradycardie
- hypokaliémie non corrigée
- hypercalcémie
-> EI :
- troubles digestifs : nausées, vomissements, diarrhées
-> premiers symptômes de la toxicité digitalique
- troubles de la vision et troubles psychiatriques chez le PA surtout = doivent faire suspecter un surdosage
Traitement de l'oedème aigu pulmonaire
-> au domicile :
- position assise ou demi-assise
- injection de furosémide en IV
- dérivés nitrés en sublingual
- appel au SAMU
-> à l'hôpital :
- oxygénothérapie à sonde nasale
- position assise
- injection de furosémide à adapter en fonction de la diurèse
- anticoagulants


