Connaître la définition du syndrome prémenstruel OIC-035-01-A
Le syndrome prémenstruel (SPM) représente la gêne fonctionnelle la plus fréquemment signalée par les femmes (30 à 40 %). Il s'agit d'un ensemble de manifestations bénignes pouvant intéresser de nombreux appareils, et dont le seul point commun est leur caractère cyclique, apparaissant dans les jours qui précèdent les règles pour disparaître au début ou au cours des menstruations.
Il existe classiquement trois principaux signes :
- anomalie de l'examen clinique mammaire : mastodynies isolées avec à l’examen clinique des seins pouvant être parfois réellement douloureux et tendus;
- signes abdomino-pelviens : ballonnement abdominal plus ou moins prononcé, correspondant à un phénomène de congestion pelvienne, toujours gênant, souvent associé à un trouble du transit avec parfois même une prise de poids transitoire de 3 à 4 kg maximum;
- signes neuro-psychiques : irritabilité, anxiété et syndrome dépressif dont l’intensité est le plus souvent modérée ; parfois même céphalées. A noter qu’il existe une forme psychiatrique de syndrome prémenstruel appelée syndrome dysphorique (dépression, anxiété, colère) prémenstruel inclus dans la classification des troubles mentaux (DSM-IV). Il correspond à la survenue de signes voire de syndromes psychiatriques cycliques invalidants, qui retentissent sur la qualité de vie et le bien être des femmes.
Connaître la physiopathologie du syndrome prémenstruel OIC-035-02-B
Elle reste assez mal connue.
L’hyper-oestrogénie relative (et parfois même absolue) serait l’élément fondateur du syndrome prémenstruel.
Elle induit une hyperperméabilité capillaire qui favoriserait la constitution d'un œdème tissulaire interstitiel dans un certain nombre d’organes : au niveau des seins (mastodynies), au niveau du cerveau (céphalées, manifestations neuropsychologiques) et au niveau des viscères abdomino-pelviens (congestion pelvienne, troubles du transit…). D’autres mécanismes comme des perturbations de la transmission sérotoninergique peuvent survenir suite à cet état d’hyper-oestrogénie et participer également à la survenue des troubles neuropsychologiques.
Les syndromes prémenstruels sont volontiers plus fréquents à certaines étapes de la vie génitale des femmes :
- au cours de l’adolescence et notamment lors des 1ers cycles qui sont volontiers dysovulatoires ce qui peut favoriser un climat d’hyper-oestrogénie relative :
- et surtout au cours de la 1ère phase de la périménopause au cours de laquelle il existe un tableau d’ « hyperstimulation endogène » (car hypophyse envoie beaucoup de FSH pour tenter de stimuler les derniers follicules restants) des ovaires associant un raccourcissement des cycles, des règles plus abondantes voire hémorragiques chez certaines patientes et un climat d’hyperoestrogénie relative et même parfois absolue.
- une consommation excessive de caféine, nicotine, alcool, sucres rapides.
Connaître la définition du cycle menstruel normal OIC-035-04-A
Un cycle menstruel normal a une durée de 25 à 35 jours selon l’OMS.
Des troubles du cycle menstruel sont très souvent le fait d’un défaut d’ovulation.
Une anovulation (absence d’ovulation) ou une dysovulation (ovulation anormale) peut entraîner différentes anomalies du cycle menstruel.
Connaître les conséquences cliniques des troubles du cycle OIC-035-05-B
Un cycle menstruel normal a une durée de 25 à 35 jours selon l’OMS. On distingue :
- L’aménorrhée
- L’oligospanioménorrhée (cycles > 45 jours avec en général des menstruations de faible abondance)
- Les cycles courts (< 25 jours)
- Les cycles longs (entre 35 et 45 jours)
- Les spottings : pertes fréquentes de faibles quantités (gouttes) de sang d'origine génitale (quasi quotidiennes).
En dehors de ces périodes de grossesse, lactation et ménopause, l'existence de cycles menstruels réguliers témoigne du bon fonctionnement global de l'axe gonadotrope, des ovaires et de l'intégrité utérine.
Toute interruption du cycle menstruel au-delà d'un mois, même après arrêt d'une contraception orale, est anormale et justifie une enquête étiologique.
La mise en route d'un traitement œstroprogestatif, sans enquête étiologique préalable, chez une adolescente ou une femme consultant pour aménorrhée est une erreur car elle amène à méconnaître des diagnostics parfois graves.
C'est après la recherche d'une cause que sera proposé un traitement étiologique ou, à défaut, une substitution de l'insuffisance hormonale.
L'aménorrhée peut être précédée d'irrégularités menstruelles (oligo-/spanioménorrhée) dont la valeur sémiologique est similaire et l'enquête étiologique identique.
Les menstruations normales durent entre 3 et 6 jours et correspondent à des pertes sanguines < 80 mL.
On distingue :
- Les ménorragies qui sont des menstruations trop abondantes en volume ou en durée.
- Les métrorragies qui sont des saignements génitaux entre les périodes de menstruation.
Les ménométrorragies correspondent à l'association de ménorragies et de métrorragies
Connaître les principales causes de métrorragies OIC-035-06-A
Étiologie des métrorragies, classées selon différentes modalités.
(Chez la femme en âge de procréer, des métrorragies doivent faire rechercher une grossesse ).
Cause organiques utérines et annexielles
- Adénomyose
- Myome utérin (principalement les sous-muqueux)
- Polype endométrial
- Hyperplasie endométriale
- Cancer de l’endomètre
- Infection génitale haute
- Tumeurs sécrétantes de l’ovaire
- Malformations artérioveineuses
Causes cervicales
- Ectropion = éversion bénigne où les cellules glandulaires internes du col s'étendent sur sa face externe
- Cancer du col de l’utérus
- Cervicite
Coagulopathie
-Maladie de Willebrand
Causes iatrogènes
- Contraception entrainant une carence oestrogénique
- Anticoagulant
- Dispositif intra-utérin
Maladies systémiques
- Hypothyroïdie
- Lupus érythémateux disséminé aigu
- Insuffisance rénale chronique
- Insuffisance hépatique
Causes fonctionnelles
Une fois toutes les étiologies organiques éliminées :
- Métrorragies intermenstruelles au 14ème jour du cycle (ovulation)
- Métrorragies pré-menstruelles par insuffisance lutéale
- Métrorragie post-menstruelles par insuffisance oetrogénique en début de cycle
Connaître les principales causes de ménorragies OIC-035-07-A
Connaître les principales étiologies d'aménorrhée primaire OIC-035-08-B
On distingue les causes ovariennes des causes centrales (hypothalamo-hypophysaire) et des causes anatomiques. Une grossesse doit aussi être exclue !
Les causes ovariennes :
- Syndrome des ovaires polykystiques
- L’insuffisance ovarienne prématurée (de causes iatrogènes, génétiques, auto-immunes ou idiopathiques). En particulier le syndrome de Turner.
Les causes anatomiques :
- L’absence d’utérus et ainsi la découverte d'une malformation de l'appareil génital est une étiologie évidente d’aménorrhée primaire. Dans ce cas, il est important de faire la différence entre deux grandes causes possibles: une agénésie müllérienne (le syndrome de Mayer-Rokitansky-Küster-Hauser (MRKH) est le plus célèbre) et une anomalie sévère de la biosynthèse ou de la réceptivité aux androgènes (syndrome d’insensibilité aux androgènes avec dans ce cas un caryotype 46, XY)
- L’imperforation hyménéale, la fusion des lèvres, une cloison vaginale entraîne aussi une aménorrhée primaire
Les causes d’origine hypothalamo-hypophysaire
L’aménorrhée est associée à un impubérisme si la pathologie est présente avant la puberté.
- L’aménorrhée hypothalamique fonctionnelle (AHF) est diagnostiquée dans un contexte d’amaigrissement (anorexie ou boulimie), de malnutrition, d’affections générales (insuffisance rénale, cardiaque, respiratoire tumeur, troubles de l’absorption, maladie cœliaque, maladie de Crohn …).
- les hypogonadismes hypogonadotropes congénitaux (avec ou sans anosmie), associés souvent à un impubérisme plus ou moins complet. Une aménorrhée associée à une anosmie porte le nom de syndrome de Kallmann de Morsier.
- les tumeurs ou lésions hypothalamo-hypophysaires (adénome, craniopharyngiome, granulome, hypophysite…)
Connaître les principales étiologies d'aménorrhée secondaire OIC-035-09-B
On distingue les causes ovariennes des causes centrales (hypothalamo-hypophysaire) et des causes utérines.
Les causes ovariennes :
- Syndrome des ovaires polykystiques (qui touche 5 à 10% des femmes en âge de procréer)
- L’insuffisance ovarienne prématurée (de causes iatrogènes, génétiques, auto-immunes ou idiopathiques)
Les causes d’origine hypothalamo-hypophysaire
- L’aménorrhée hypothalamique fonctionnelle (AHF) (15% des aménorrhées) est diagnostiquée dans un contexte d’amaigrissement (anorexie ou boulimie), de malnutrition, d’affections générales (insuffisance rénale, cardiaque, respiratoire, tumeur, troubles de l’absorption, maladie cœliaque, maladie de Crohn …).
- L’hyperprolactinémie associée souvent à une galactorrhée
- Les tumeurs ou lésions hypothalamo-hypophysaires (adénome, craniopharyngiome, granulome, hypophysite, hémochromatose, antécédent de radiothérapie…)
- Acromégalie, syndrome de Cushing
Les causes utérines :
La première cause d’aménorrhée secondaire utérine est bien sûr la grossesse, suivie des synéchies et des sténoses cervicales.
Il faudra rechercher, à l’interrogatoire, des antécédents de curetage endo-utérin (par aspiration ou par curette), de révision utérine, d’accouchement hémorragique, de conisation, d’électrocoagulation cervicale, de curiethérapie cervicale… Le diagnostic de synéchies se pose parfois à l’échographie, mais surtout à l’hystérosalpingographie, à l’hystérosonographie ou à l’hystéroscopie.
La tuberculose génitale, à l’origine de synéchies utérines caractéristiques, est devenue exceptionnelle en France.
Connaître les principales étiologies de spanioménorrhée OIC-035-10-B
Une aménorrhée secondaire peut être précédée ou suivie d’une spanioménorrhée, aussi les causes se recoupent !
On distingue les causes ovariennes des causes centrales (hypothalamo-hypophysaire) et des causes utérines.
Les causes ovariennes :
- Le syndrome des ovaires polykystiques (SOPK). Le SOPK est la cause la plus fréquente de spanioménorrhée avec hyperandrogénie. Elle est de plus la première cause d’anovulation, d’infécondité (difficulté à procréer) chez la femme, puisqu’en effet, 5 à 10 % des femmes en âge de procréer en sont affectées.
- L’insuffisance ovarienne prématurée (de causes iatrogènes, génétiques, auto-immunes ou idiopathiques) en cours d’installation.
Les causes d’origine hypothalamo-hypophysaire
- L’aménorrhée hypothalamique fonctionnelle (AHF) est diagnostiquée dans un contexte d’amaigrissement (anorexie ou boulimie), de malnutrition, d’affections générales (insuffisance rénale, tumeur, …). Dans les formes modérées, elle peut donner lieu à une spanioménorrhée.
- L’hyperprolactinémie associée souvent à une galactorrhée
- Les tumeurs hypopthalamo-hypophysaires
Il convient pour débuter de réaliser un interrogatoire et examen clinique soigneux en gardant à l’esprit que les diagnostics les plus fréquents sont la grossesse, le syndrome des ovaires polykystiques, les hyperprolactinémies, l’aménorrhée hypothalamique fonctionnelle et l’insuffisance ovarienne prématurée.
Les aménorrhées anatomiques utéro-vaginales, qui ne sont pas associées à un impubérisme, doivent également être évoquées, surtout devant des douleurs pelviennes cycliques sans menstruations ou pour les aménorrhées secondaires, des antécédents de geste endo-utérins (curetages, etc…).
L’ancienneté des troubles du cycle sera notée ainsi que leurs caractéristiques.
Les antécédents personnels et familiaux gynécologiques mais également médico-chirurgicaux seront recherchés.
Les signes d’hyperandrogénie doivent être cherchés.
Une anomalie de l'examen clinique mammaire telle qu’une galactorrhée (écoulement mamelonnaire de fluide laiteux spontané ou provoqué par les canaux galactophores),
Le poids, la taille et le calcul de l’Indice de Masse Corporelle sont très importants ainsi que la recherche de fluctuations pondérales et de troubles du comportement alimentaire (restriction alimentaire en particulier sur les lipides, anorexie, boulimie,…).
L’érythrocyanose des extrêmités et le lanugo sont des signes cliniques d’hypométabolisme retrouvés dans le contexte des anorexies mentales (restrictions alimentaires).
Les signes de carence estrogénique seront aussi notés (signe de la ménopause)
Enfin, les organes génitaux seront examinés avec une classification selon Tanner en cas de puberté absente ou incomplète et selon Prader en cas de virilisation des organes génitaux. Un âge osseux sera demandé en cas de retard pubertaire.

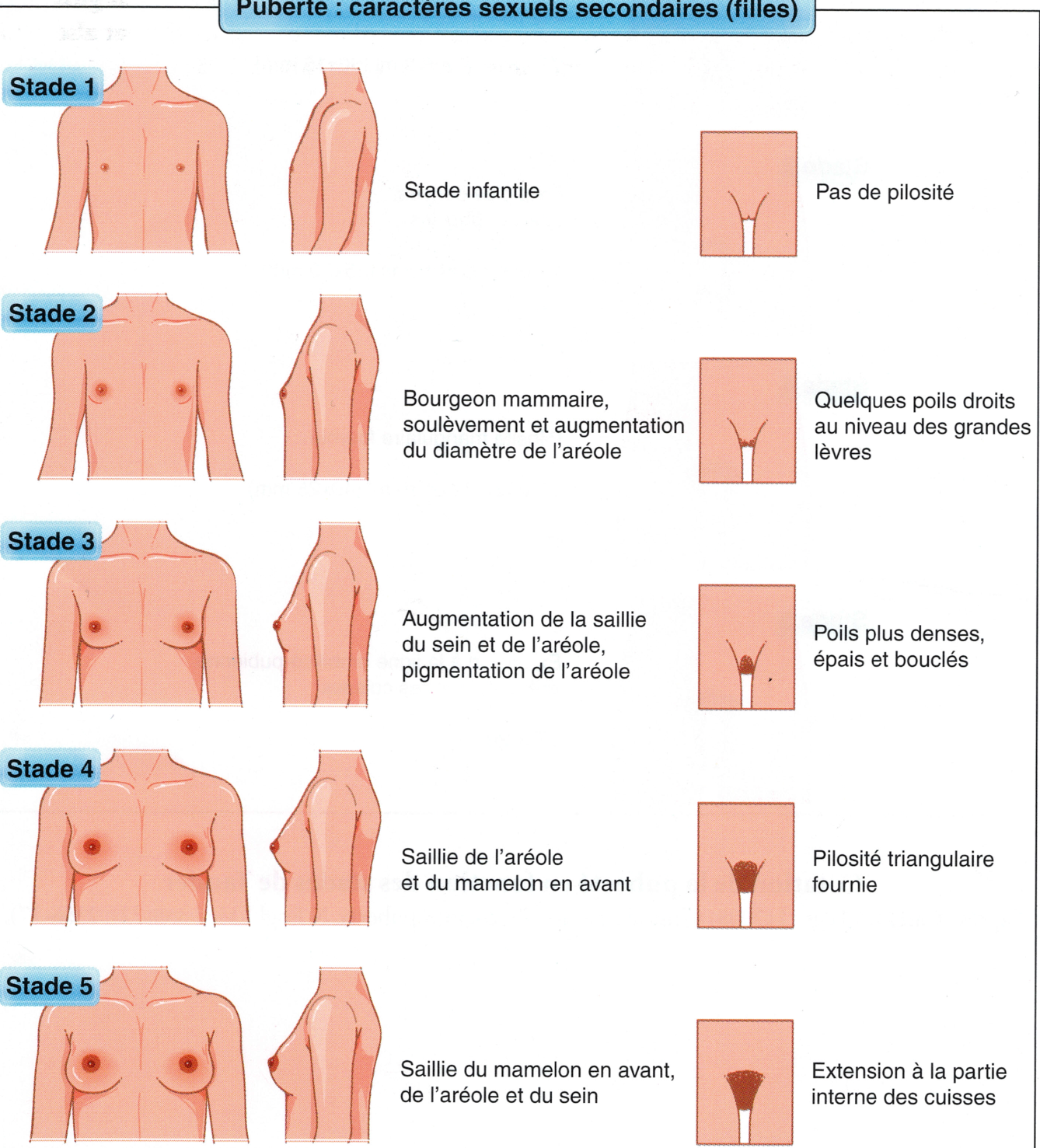 Classification de Tanner
Classification de Tanner
Une imperforation hyménéale peut être diagnostiquée lors de l’examen clinique devant un bombement de l’hymen, évoquant un hématocolpos (rétention vaginale de la menstruation) ou éventuellement au toucher rectal.
Sa fréquence est estimée à 0.1%.
Le test au progestatif (le plus souvent à la dydrogestérone) est à proposer devant toute aménorrhée sans impubérisme, dans le but de déclencher une hémorragie de privation. Il consiste en l’administration d’un progestatif, par voie orale pendant 7 à 10 jours. Le test est dit positif si les menstruations surviennent dans les 5 jours suivant l’arrêt du progestatif. Le test au progestatif est positif lorsque l’imprégnation œstrogénique de l’endomètre est suffisante. Si ce test est négatif (absence d’hémorragie), cela signifie que l’hypofonctionnement ovarien est sévère (atrophie endométriale par hypo-œstrogénie) ou qu’il existe une anomalie anatomique de la filière génitale.
Mais ce test n’est qu’une indication diagnostique, en effet les taux de faux positifs et de faux négatifs restent importants.
Après un interrogatoire et un examen clinique soigneux, un bilan hormonal couplé à une échographie pelvienne doit être réalisé. Ce bilan est à réaliser si possible entre le 2ème et 5ème jour des règles spontanées ou déclenchées par la dydrogesterone afin de pouvoir être interpréter correctement.
En cas de test à la dydrogestérone négatif ou d’absence de test, le bilan pourra être réalisé en aménorrhée.
Le bilan hormonal comprendra :
- le dosage des bhCG pour éliminer une éventuelle grossesse
- le dosage de la FSH plasmatique associé à l’œstradiolémie ;
- le dosage de la prolactine plasmatique ;
- éventuellement le dosage de la LH.
L’échographie pelvienne permet de s’orienter vers la découverte d'une anomalie pelvienne à l'examen
d'imagerie médicale telle qu’une anomalie de la filière génitale (en cas d’aménorrhée non réversible après dydrogestérone) ou vers une pathologie ovarienne.
La figure résume l’orientation diagnostique devant une aménorrhée selon les résultats des dosages hormonaux.
- Orientation diagnostique devant une aménorrhée ou un trouble du cycle
Connaître le bilan à réaliser devant des saignements utérins (méno-métrorragies) OIC-035-12-A
Bilan biologique :
- β-hCG plasmatiques ou urinaires systématiques chez toute patiente en âge de procréer
- NFS (baisse de l'hémoglobine);
- Bilan martial : ferritinémie + CRP (car un syndrome inflammatoire peut masquer une hypoferritinémie) ;
- Bilan d'hémostase (TP, TCA), dosage du facteur de Willebrand pour recherche de maladie de Willebrand (d'indication large chez l'adolescente).
Bilan d’imagerie :
- On pratique une échographie pelvienne par voie abdominale et endovaginale en 1re intention à la recherche de myomes, d'adénomyose, de polype utérin, de kyste de l'ovaire, de malformation artérioveineuse, et pour évaluer l'épaisseur et la régularité de l'endomètre (en particulier chez une femme ménopausée)
- L'IRM pelvienne est utile en 2ème intention, pour cartographier un utérus polymyomateux, pour caractériser un kyste ovarien indéterminé ou suspect à l'échographie, en cas de cancer de l'endomètre ou du col utérin prouvé histologiquement (extension locorégionale), pour évaluer la cavité utérine lorsque celle-ci est inaccessible en hystéroscopie.
Prélèvements histologiques :
Biopsie d'endomètre :
- Elle doit être faite chez toute patiente de plus de 45 ans ou en cas de facteur de risque de cancer de l'endomètre.
- Le prélèvement est effectué à la pipelle de Cornier® ou de façon dirigée lors d’une hystéroscopie
- Le but de la biopsie est de diagnostiquer un cancer de l'endomètre ou une hyperplasie glandulaire atypique.
- Une biopsie ne peut éliminer avec certitude un cancer de l'endomètre, même si elle est normale. En cas de métrorragies post-ménopausiques, une hystéroscopie opératoire doit être réalisée dans ce cas.
Frottis cervico-utérin : Le résultat d'un frottis cervico-utérin est faussé par la présence de sang
Biopsie du col utérin : Elle est réalisée de manière systématique en cas d’aspect suspect du col utérin à l’examen au speculum, ou guidée par la réalisation d’une colposcopie dans un contexte de frottis cervico-utérin anormal.
Hystéroscopie diagnostique :
- Elle se fait en consultation préférentiellement en 1re partie de cycle et en l'absence de grossesse.
- Elle permet de visualiser la cavité utérine : aspect de l'endomètre, présence d'un polype ou d'un myome.
- Elle est à pratiquer en cas d'anomalie à l'échographie ou en cas d'échec de traitement médicamenteux avec échographie normale.
Reconnaître les situations d'urgence en cas de saignements utérins OIC-035-13-A
Le saignement est quantifié par :
- l'interrogatoire : nombre de garnitures, caillots, vêtements tachés par le saignement, etc. ;
- le score de Higham pour les ménorragies ;
- l'examen sous spéculum : visualisation d'un saignement actif ;
- l'évaluation de la spoliation sanguine : HemoCue®, NFS (taux d'hémoglobine).
On procède à l'évaluation clinique du retentissement en recherchant :
> des signes d'anémie mal tolérée :
- Tachycardie
- Pâleur cutanéomuqueuse et des conjonctives
- Dyspnée
- Asthénie
- Vertiges
>des signes de choc :
- Hypotension
- Malaise
- Sueurs
- Extrémités froides
- Marbrures.
