sang et lymphe -> apportent aux cellules les composés biochimiques et l'oxygène nécessaires au métabolisme cellulaire
- déchets issus de ce métabolisme rejoignent le sang
- sang doit être épuré de ces déchets
= gazeux cellulaires dont le sang s'est chargé sont éliminés au niveau des poumons
= par les organes excréteurs : foie (bile), glandes sudoripares, reins (jouent un rôle essentiel dans l'homéostasie = régulation des équilibres hydrominéral et acido-basique de l'organisme)
I. Organisation générale de l'appareil urinaire
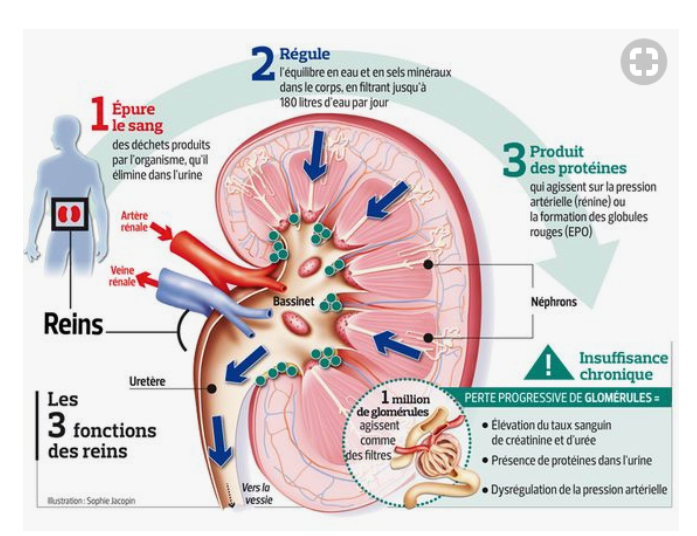
-> les reins : production de l'urine
-> les voies urinaires : uretères, vessie, urètre qui recueillent, stockent et éliminent l'urine produite
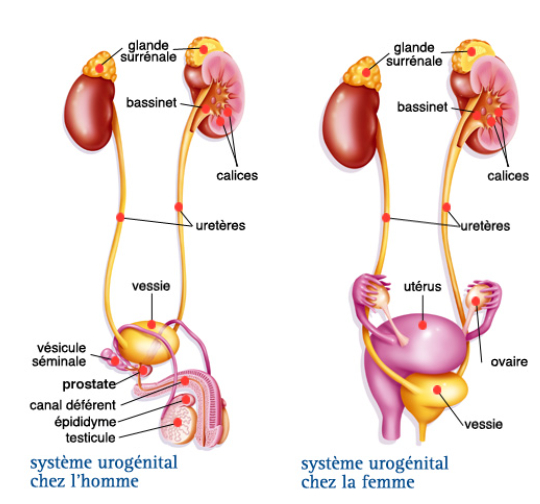
Le rein est coiffée par une glande surrénale qui n'intervient pas dans la fonction urinaire
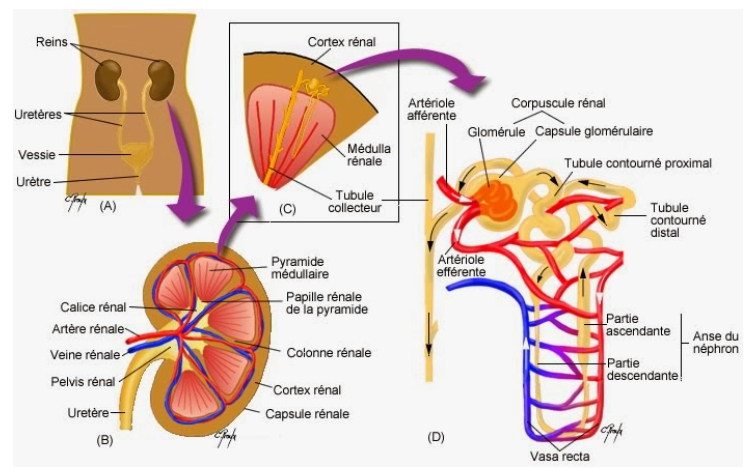
-> 2 reins disposés dans une loge fibreuse contenant un abondant tissu graisseux
- pèse environ 120 à 150g en forme de haricot
- de consistance ferme
- porte une dépression ou rétrécissement = le hile qui traverse par les voies urinaires, les vaisseaux sanguins et les nerfs
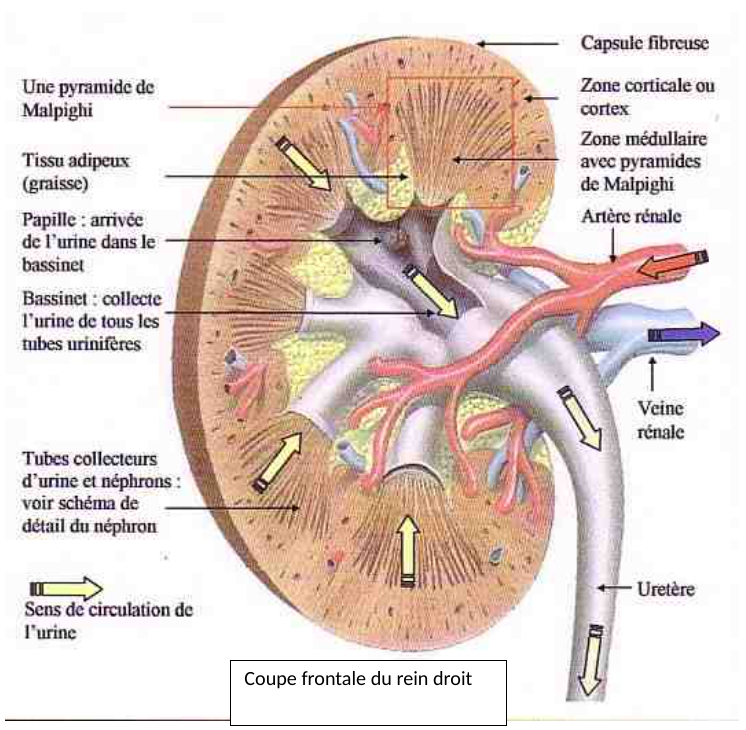
Capsule fibreuse : enveloppe conjonctive, fibreuse, mince, transparente et résistante qui entoure le rein
Cortex : couche périphérique épaisse, jaune rougeâtre granuleuse
Zone médullaire : formé d'une dizaine de pyramides de Malpighi (appliquée contre la zone corticale et son sommet tourné vers le hile qui se termine par une papille percée de 10 à 20 petits orifices = pores urinaires)
Calices : entonnoirs membraneux blanchâtres qui coiffent chacun une pyramide
Bassinet : cavité membraneuse, également en forme d'entonnoir, dans laquelle se réunissent les calices -> recueille l'urine qui s'est formé dans le rein
-> très vascularisé : sang arrive par artère rénale qui dérive de l'aorte et entre dans le rein par le hile
- diamètre de l'artère très important = débit sanguin très élevée (1 à 1,5 litre par minute)
- permet d'apporter nutriments et oxygène aux cellules rénales et d'apporter au rein le sang qu'il doit épurer
- se divise en plusieurs systèmes de capillaires, qui se rassemblent ensuite en veinules puis en veine rénale sortant du rein par le hile
= recueillent, stockent et éliminent l'urine
- Les uretères : prolongent le bassinet, doué de péristaltisme qui s'ouvre à la base de la vessie par un méat
- La vessie = réservoir, tapissé par une muqueuse imperméable de capacité moyenne d'environ 300mL
Continence (rétention) de l'urine assurée par 2 sphincters qui ferme le col de la vessie = système qui permet de retenir l'urine dans la vessie
- L'urètre : conduit évacuateur qui rejette lors de la miction l'urine accumulée dans la vessie
-> uniquement urinaire chez la femme et uro-génitale chez l'homme (urine + sperme)
-> plus long chez l'homme
3- Néphron
= composent les zones corticales et médullaires
-> 1 rein : 1 million de néphron
-> sorte de tube tortueux qui élabore l'urine et un réseau sanguin
a. Le compartiment urinaire
- La capsule de Bowman : point de départ en cul de sac
- Tube contourné proximal : partie sinueuse
- L'anse de Henlé : formée de branche descendante et une branche ascendante
- Le tube contourné distal : partie sinueuse
- Le tube collecteur de Bellini : qui recueille l'urine produite par plusieurs néphrons
b. Le compartiment sanguin (entoure le tube)
- Artériole afférente qui apporte le sang au néphron
- Glomérule = réseau de capillaires au niveau de la capsule de Bowman
- Artériole efférente qui permet au sang de quitter le glomérule
- Capillaires qui suivent le tube du néphron
- Veinule qui permet au sang de quitter le néphron
- Veinule qui permet au sang de quitter le néphron
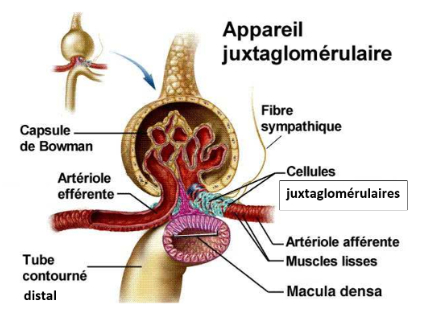
c. L'appareil juxtaglomérulaire
-> structure microscopique constituée de cellules juxtaglomérulaires et de la macula densa
-> régule le fonctionnement de chaque néphron
-> situé autour de l'artériole afférente qui forme le glomérule, retour du tube contourné distal
-> cellules juxtaglomérulaires ou granulaires
- cellules myoépithéliales lisses différenciées situées dans la média de l'artériole
- possèdent des propriétés contractiles et endocrines
- contiennent des granules en rénine qu'elles sont capables de sécréter en réponse à : une stimulation par l'adrénaline et la noradrénaline, une diminution de la pression de perfusion rénale
-> analysent la concentration de l'urine en NaCl dans le tube distal (du fait du contact direct entre les cellules de la macula densa et les cellules de la paroi du tube contourné distal)
II. La physiologie du néphron
-> filtrent environ 150 à 180 litres de sang par jour avec un débit sanguin de 1.5 l/min environ
-> formation de l'urine en 3 temps : filtration, réabsorption, sécrétion
1- La filtration glomérulaire
= passage des substances de faible poids moléculaires de façon passive du sang contenu dans le glomérule vers la capsule de Bowman pour constituer l'urine primitive ou filtrat glomérulaire
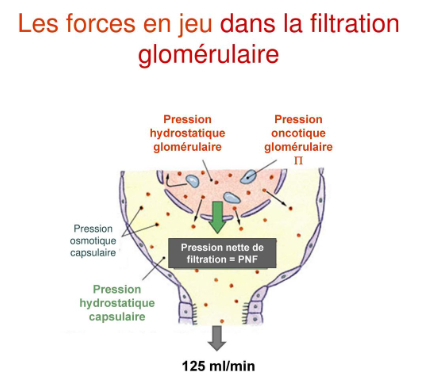
-> obéit à la loi de Starling qui définit le mouvement d'eau et d'électrolytes à travers une membrane comme la résultante des forces de pression hydrostatique et de pressions oncotique :
- pression hydrostatique est mécanique entraînant un mouvement d'eau du secteur à haute pression vers le secteur à basse pression
- pression oncotique est la force osmotique induite par les protéines ne passant pas la barrière de filtration et gérant un mouvement d'eau du secteur le moins osmotique vers le secteur le plus osmotique
-> filtration sélective selon la taille des molécules :
- elle laisse passer l'eau, les sels minéraux et les petites molécules comme le glucose, l'urée, l'acide urique, créatinine, pigments
- retient les grosses molécules de protéines plasmatiques et les cellules : globules blancs et rouges
-> urine primitive proche du plasma sans ses protéines (petites molécules et les ions) (eau, glucose, acide urique, urée, certaines hormones)
-> surface d'échange entre le plasma et le filtrat glomérulaire est une mince barrière constituée par l'endothélium des capillaires sanguins et les cellules épithéliales de la capsule de Bowman = podocytes
-> TFG = volume de plasma filtré dans la capsule de Bowman par unité de temps (125 ml/min soit 180 L/jour)
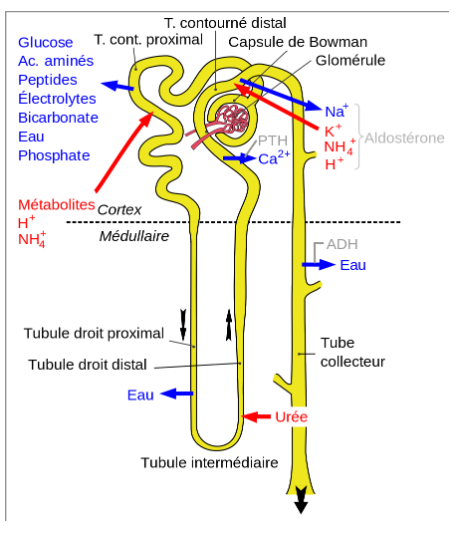
2- La réabsorption tubulaire
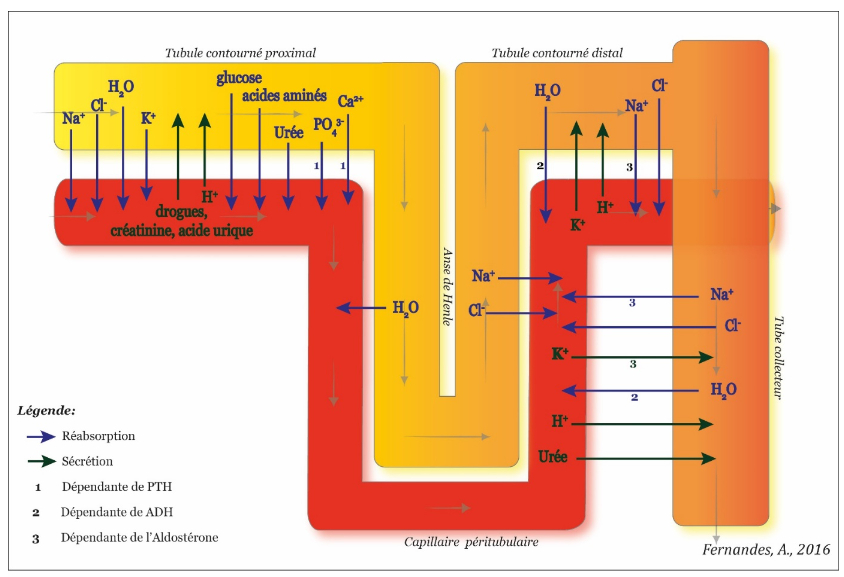
-> composition du filtrat modifiée au niveau des tubulures) grâce à des processus de réabsorption importants
- réabsorption tubulaire : s'effectue sous l'action d'enzymes, de certaines hormones
- réabsorption active : consomme de l'ATP, transporteur sélectif, peut être totale (glucose), partielle (eau au niveau du TCD et du tube collecteur par action de l'hormone antidiurétique en fonction des besoins de l'organisme; Na+, K+, Cl-, urée) ou inexistante (créatnine)
- réabsorption passive : l'eau au niveau du TC
- P et l'urée, réabsorbés passivement sur tout le long des tubes par simple diffusion qui dépend de la différence de concentration et de la perméabilité
- réabsorption inexistante pour certaines substances qui sont totalement éliminées = créatinine, acide urique, drogues, médicaments
- Zones du néphron où se déroule la réabsorption
- tube proximal : réabsorption passive (eau, urée), totale (glucose, K+, bicarbonates HCO3-), partielle (Na+ et Cl-)
- anse de Henlé : réabsorption passive de l'eau dans la branche descendante (perméable à l'eau), réabsorption du Na+ sous la dépendance de l'aldostérone et réabsorption des Cl- dans la branche ascendante (imperméable à l'eau)
- tube distal : réabsorption active du Na+ en échange avec les ions K+ et H+, soumise à l'action de l'aldostérone dont la sécrétion est stimulée par le système rénine-angiotensine
- tube collecteur : partie de l'eau est réabsorbée sous l'influence de l'ADH
3- Sécrétion tubulaire
-> mécanisme de transport actif qui utilise des transporteurs spécifiques, des capillaires vers la lumière du tubule rénal
-> cellules des tubes des néphrons capables de synthétiser certaines substances qui n'existent pas ou alors en très faible quantité dans le plasma mais dans l'urine (ammoniaque, acide hippurique)
-> joue un rôle dans le maintien du pH urinaire et la régulation du milieu intérieur (homéostasie)
4- Cas de l'eau
a. L'ADH : anti diuretic hormone (ou vasopressine)
= permet de faire repasser l'eau du compartiment urinaire vers le compartiment sanguin au niveau du TCD et du tube collecteur = réabsorption
agit en augmentant la perméabilité à l'eau du TCD et du tube collecteur de Bellini
-> lieu de synthèse : hypothalamus et stockée dans la partie postérieure de l'hypophyse
-> rôle : quand la pression osmotique et/ou le volume de sang circulant est trop faible, l'hypophyse déverse l'ADH dans le sang
- au niveau du néphron, va permettre d’augmenter la réabsorption de l’eau du compartiment urinaire vers le compartiment sanguin
-> contracter les vaisseaux sanguins
= augmentation de la pression artérielle
b. Trajet de l'eau
-> 80% réabsorbée par osmose dans le tubule contourné proximal (65%) et dans la branche descendante de la anse de Henlé (15%)
-> quantité variable réabsorbée dans le tubule contourné distal et le tube collecteur sous contrôle de l'hormone antidiurétique (ADH), selon les besoins de l'organisme
5- Cas du glucose
-> petite molécule du sang filtrée et présente dans l'urine primitive
-> réabsorbé de façon en totalité par des transporteurs au niveau du TCP : co-transporteurs sodium-glucose de type 2 (SGLT2)
-> urine définitive = pas de glucose
-> seuil de réabsorption tubulaire = concentration limite au delà de laquelle le rein n'intervient plus et se retrouve dans l'urine définitive (dépasse 1.8g/L = se retrouve dans l'urine = glycosurie positive)
III. L'urine
-> sécrétion et réabsorption modifient la composition de l'urine primitive pour arriver à l'urine définitive excrétée par les voies urinaires
->liquide limpide, jaunâtre, saveur salée
-> composée à 95% d'eau
- sels minéraux : chlorure de sodium, potassium, calcium, magnésium
- substances organiques : urée (dégradation des protides), acide urique (décomposition par les foie des noyaux cellulaires, nucléoprotéines, de nucléoprotéines issus de certains aliments comme la viande), urobiline (dérive de la bilirubine), créatinine (issu de l'azote formée par le fonctionnement musculaire)
1- Excrétion de l'urine définitive
Trajet de l'urine : urine formée dans les néphrons -> tubes collecteurs de Bellini -> calices -> bassinet -> uretères -> vessie -> urètre
2- Rôles des reins
- éliminer les déchets et conserver d'autres substances dans le sang
- organe essentiel de la régulation de la pression osmotique du milieu intérieur
- contrôle l'excrétion hydrique et minérale ainsi que l'équilibre acido-basique
a. Régulation de l'excrétion hydrique
-> en éliminant l'eau en fonction de la quantité ingérée et de l'intensité de l'élimination par les autres voies
-> ADH hormone peptidique sécrétée par l'hypothalamus et stockée dans la post hypophyse qui favorise la réabsorption de l'eau en augmentant la perméabilité à l'eau au niveau de l'extrémité du TCD et du tube collecteur du néphron et diminue le volume des urines, varie selon la teneur en eau de l'organisme
b. La régulation de l'excrétion minérale
->contrôle l'équilibre minéral du milieu intérieur en éliminant les sels minéraux (chlorure de sodium) en fonction des apports alimentaires et des dépenses de l'organisme
-> sodium essentiel dans la régulation de la pression osmotique contrôlée par l'aldostérone dont la sécrétion par les corticosurrénales et stimulée par le système RA et l'ACH hormone de l'hypophyse
c. Régulation de l'équilibre acido-basique
->élimination des acides et des bases en fonction de la réaction du milieu intérieur
-> fondamental pour un fonctionnement idéal de l'organisme et ses variations qui peuvent être graves et entraîner des troubles cardiologiques, respiratoires ou neurologiques pouvant aller jusqu'au décès-